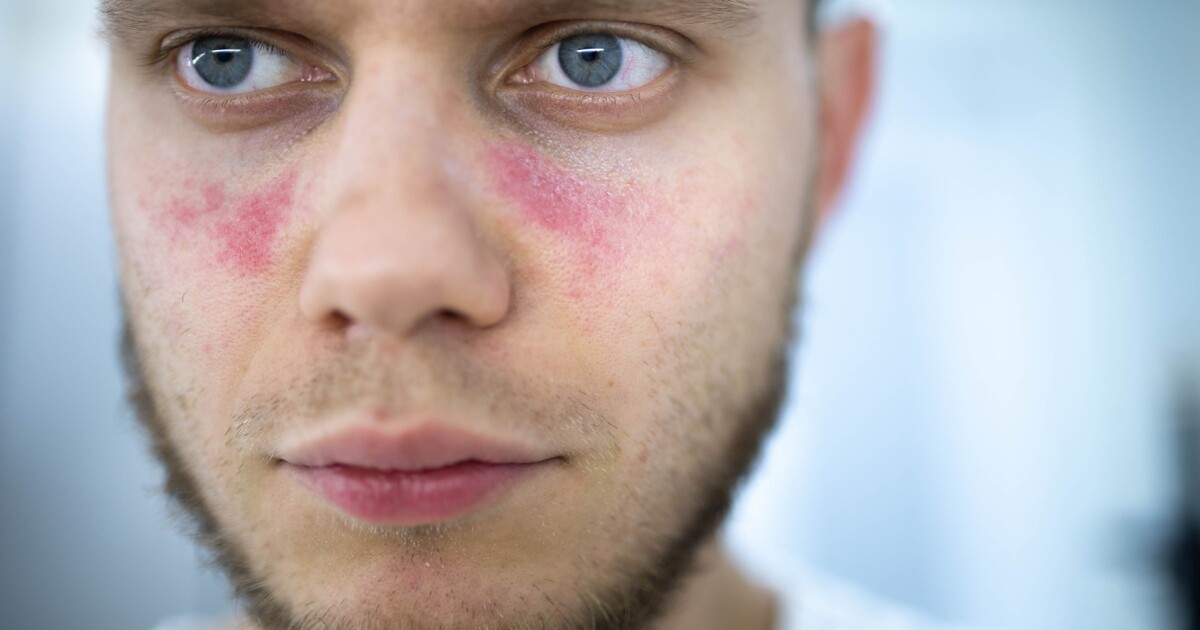
En dos estudios separados, investigadores alemanes han identificado la mutación de un solo gen que puede provocar la enfermedad autoinmune incurable lupus. El descubrimiento abre la puerta al desarrollo de nuevos enfoques terapéuticos y pruebas de la mutación, lo que garantizaría un diagnóstico precoz de la enfermedad.
El lupus hace que el sistema inmunológico ataque los tejidos y órganos del cuerpo, provocando inflamación de los riñones, el cerebro y el sistema nervioso central, los vasos sanguíneos, los pulmones y el corazón. El tratamiento eficaz depende de reconocer la enfermedad lo antes posible para que la inflamación pueda controlarse antes de que cause daño permanente a los órganos.
El lupus es hereditario y se sabe que varios genes promueven la enfermedad; las mujeres tienen muchas más probabilidades que los hombres de verse afectadas. Investigadores del Instituto Max Planck de Biología de Infecciones en Alemania examinaron la genética subyacente al lupus y descubrieron un mecanismo que puede desencadenar la enfermedad.
El sistema inmunológico innato responde muy rápidamente a los patógenos invasores, pero esa rápida respuesta debe mantenerse bajo control para evitar que se vuelva contra el cuerpo. Los investigadores habían estado investigando estos mecanismos de control, centrándose en un receptor llamado receptor tipo Toll 7 (TLR7), que, cuando es hiperactivo, se sabe que provoca enfermedades autoinmunes en ratones.
TLR7 reconoce el material genético de virus y bacterias y desencadena una respuesta inmune. Para proporcionar una respuesta rápida, una cierta cantidad de TLR7 debe estar presente en las células inmunes, que mantienen el equilibrio produciendo constantemente y luego degradando los receptores.
«Queríamos entender qué sucede cuando se altera este equilibrio», dijo Olivia Majer, una de las autoras correspondientes del estudio.
En su trabajo sobre TLR7, los investigadores demostraron que se requiere un complejo proteico llamado BORC para degradar TLR7 dentro de las células inmunes. Además, BORC requiere de otra proteína, la UNC93B1, para realizar correctamente el proceso de degradación. Si hay un error en el proceso, TLR7 no se degrada y se acumula en las células.
«A partir de experimentos anteriores en ratones llevados a cabo hace unos años en la Universidad de Berkeley en California, ya sabíamos que demasiados de estos receptores son un problema», dijo Majer.
Demasiados receptores empujan al sistema inmunológico hacia una respuesta autoinmune como la que se observa en el lupus. Antes del estudio actual, ni BORC ni UNC93B1 se habían asociado con la enfermedad.
Las cosas se unieron cuando el coautor del estudio, Fabian Hauck, especialista en trastornos inmunitarios congénitos en el Hospital Universitario Ludwig Maximilian de Munich, confirmó la existencia de la mutación UNC93B1 en un paciente suyo con lupus infantil. Después de examinar al paciente, descubrieron que la mutación de un solo gen causaba una interacción reducida de BORC y la acumulación de TLR7.
Junto al estudio de Max Planck publicado en la revista Inmunología científica Fue un estudio separado realizado por investigadores de la Universidad Técnica de Dresde (TU Dresden), también en Alemania, que también investigó las mutaciones del gen UNC93B1 y su relación con el lupus.
Los investigadores estudiaron a cuatro pacientes de dos familias que desarrollaron síntomas de lupus eritematoso sistémico (LES), el tipo más común de lupus. Debido a que el LES es poco común en niños muy pequeños, buscaron una causa genética y encontraron la mutación UNC93B1 en todos los miembros de la familia.
Al igual que en el estudio de Majer y Hauck, los investigadores descubrieron que las mutaciones UNC93B1 conducían a una sobreactivación selectiva de TLR7, lo que provocaba un ataque autoinmune y una inflamación posterior. Además, descubrieron que esto estimulaba la supervivencia de las células B autorreactivas, que producían autoanticuerpos dirigidos contra las propias células del cuerpo y alimentaban el ataque autoinmune. A partir de esto, concluyeron que UNC93B1 controla la actividad de receptores como TLR7 para prevenir la autoinmunidad.
«Nuestro estudio demuestra un vínculo causal directo entre un eje UNC93B1/TLR7 hiperactivo y la patogénesis del lupus e indica que bloquear el TLR7 hiperactivo podría ser terapéuticamente eficaz», dijo Min Ae Lee-Kirsch, autor correspondiente del estudio. «Como tal, se espera que nuestros hallazgos aceleren un mayor desarrollo de inhibidores de TLR7 para pacientes con LES y enfermedades autoinmunes relacionadas».
En conjunto, ambos estudios abren la puerta a nuevos enfoques terapéuticos que potencialmente podrían prevenir el desarrollo de la inflamación dañina que caracteriza a la enfermedad en primer lugar. Además, las pruebas de mutaciones UNC93B1 pueden convertirse en parte del tratamiento del lupus, asegurando un diagnóstico temprano de la enfermedad.
Ambos estudios fueron publicados en la revista Inmunología científica. Se puede acceder al estudio del Instituto Max Planck aquí; el estudio de la Universidad Técnica de Dresde aquí.